Ths. Nguyễn Thị Ngọc Hân, BSCKI. Nguyễn Thùy Linh Trang
Olea Fertility, BVĐKQT Vinmec Central Park
- Mở đầu
Trong những năm gần đây, các bệnh lây truyền qua đường tình dục ngày càng trở thành vấn đề đáng quan tâm trong lĩnh vực sức khỏe sinh sản. Một trong những tác nhân phổ biến nhất là virus papilloma ở người (Human Papillomavirus – HPV), có khả năng lây nhiễm cao và ảnh hưởng đến cơ quan sinh dục (âm đạo và cổ tử cung), hậu môn cũng như niêm mạc miệng, chủ yếu thông qua các hình thức quan hệ tình dục không an toàn. Nhiễm HPV có thể dẫn đến nhiều hậu quả nghiêm trọng, ảnh hưởng lớn đến chất lượng cuộc sống cũng như sức khỏe sinh sản của cả nam và nữ. Do đó, việc tìm hiểu về loại virus này là cần thiết nhằm góp phần nâng cao sức khỏe sinh sản cho cộng đồng.
- Giới thiệu virus Human Papillomavirus – HPV
Human papillomavirus (HPV) là một loại virus thuộc họ Papillomaviridae, có cấu trúc DNA chuỗi đôi dạng vòng nhỏ, thường gây nhiễm trùng tại các biểu mô da và niêm mạc ở người.1 HPV được xem là tác nhân lây nhiễm qua đường tình dục phổ biến nhất trên thế giới, phần lớn những người có hoạt động tình dục đều sẽ tiếp xúc với virus này ít nhất một lần trong đời.2 Đến nay, hơn 170 – 200 kiểu gen HPV đã được xác định, trong đó có ít nhất 40 kiểu gen có khả năng lây nhiễm trực tiếp vào vùng sinh dục, hậu môn và niêm mạc miệng thông qua tiếp xúc da với da, hoặc da với niêm mạc trong quá trình quan hệ tình dục.2
Cơ chế gây bệnh của HPV liên quan đến quá trình xâm nhập và nhân bản DNA của virus bên trong các tế bào biểu mô của vật chủ. Sau đó, các hạt virus mới được giải phóng, có thể dẫn đến sự tăng sinh bất thường của các tế bào biểu mô lát, đặc biệt tại cổ tử cung. Ngoài ra, quá trình sao chép của HPV cũng có thể xảy ra tại niêm mạc hầu họng, trực tràng và trên da.3
Dựa trên khả năng gây ra các khối u ác tính, HPV được phân thành hai nhóm chính, bao gồm: nhóm nguy cơ cao (High-risk HPV – HR-HPV) và nhóm nguy cơ thấp (Low-risk HPV – LR-HPV). Nhóm HR-HPV bao gồm các kiểu gen có khả năng biến đổi tế bào, điển hình như HPV 16, 18, 31, 33, 45, 51, 52, 56 và 58. Chúng là những biến thể có khả năng dẫn đến ung thư cổ tử cung, hậu môn, dương vật, âm hộ, âm đạo, hay vòm họng.4–6Trong đó, HPV 16 và 18 được xác định là nguyên nhân gây ra khoảng 70% các trường hợp ung thư cổ tử cung trên toàn cầu.4
Ngược lại, các kiểu gen thuộc nhóm LR-HPV như HPV 6, 11 và 62 chủ yếu gây ra các tổn thương lành tính, phổ biến nhất là sùi mào gà (mụn cóc sinh dục) và u nhú đường hô hấp tái phát, hiếm khi tiến triển thành ung thư.5 Theo nghiên cứu, virus HPV 6 và 11 là nguyên nhân của hơn 90% các trường hợp sùi mào gà ở cơ quan sinh dục.4
Việc chẩn đoán và xác định chính xác kiểu gen HPV đóng vai trò then chốt trong đánh giá nguy cơ ung thư cũng như tình trạng sức khỏe sinh sản. Phần lớn các trường hợp nhiễm HPV có thể tự khỏi trong vòng 1 – 2 năm nhờ đáp ứng miễn dịch của cơ thể, đặc biệt ở những người có hệ miễn dịch khỏe mạnh.6
- Tác động của HPV đến sức khỏe sinh sản
- HPV ảnh hưởng đến sức khỏe sinh sản ở nam giới
Virus HPV ở nam giới có thể gây ra nhiều tác động bất lợi đến chất lượng và chức năng của tinh trùng, từ đó ảnh hưởng đến khả năng sinh sản.
Các chủng LR-HPV là nguyên nhân gây sùi mào gà, biểu hiện dưới các tổn thương u nhú tại dương vật, bìu, vùng bẹn và hậu môn. Ngược lại, các chủng HR-HPV được ghi nhận là yếu tố tiền căn của tân sinh trong biểu mô dương vật (Penile intraepithelial neoplasia – PIN). Hơn nữa, HPV còn được xác định là nguyên nhân của khoảng 80% các trường hợp ung thư hậu môn ở nam giới.2 Mặc dù các kết quả nghiên cứu còn chưa thống nhất, một số bằng chứng cho thấy HPV có thể hiện diện tại tinh hoàn và mào tinh hoàn, từ đó đặt ra giả thuyết về vai trò tiềm tàng của virus này trong cơ chế hình thành ung thư tinh hoàn.6
Các mẫu tinh trùng dương tính với HPV có chỉ số đứt gãy DNA tinh trùng (DNA fragmentation index – DFI) cao hơn đáng kể so với các mẫu âm tính (lần lượt là 29,8% và 20,9%).7 HPV được cho là có khả năng bám vào vùng xích đạo của đầu tinh trùng, khu vực đóng vai trò quan trọng trong quá trình hợp nhất giữa tinh trùng và noãn, thông qua sự tương tác giữa protein vỏ L1 của virus và thụ thể syndecan-1.8,9 Sau khi xâm nhập, sự biểu hiện các gen E6/E7 của HPV có liên quan đến sự suy giảm độ di động của tinh trùng, đồng thời gây ra hiện tượng phân mảnh gen p53 theo cơ chế apoptosis tại exon 5 hoặc exon 8 trong tế bào tinh trùng.10 Những thay đổi này phản ánh tổn thương DNA và tăng apoptosis của tinh trùng, từ đó làm suy giảm khả năng thụ tinh và ảnh hưởng đến chất lượng phôi.6,7,11 Đồng thời, các chỉ số tinh dịch đồ cho thấy xu hướng suy giảm, bao gồm mật độ, độ di động cũng như tỷ lệ sống của tinh trùng. Đặc biệt, các chủng HR-HPV như HPV 16, 31, 51, và 42 được ghi nhận có liên quan đến việc giảm tổng số lượng tinh trùng trong tinh dịch, qua đó làm gia tăng nguy cơ vô sinh nam.5,11
Bên cạnh các tác động trực tiếp lên tinh trùng, Foresta và cộng sự (2011) cho rằng tinh trùng nhiễm HPV có thể đóng vai trò như một vector vận chuyển virus vào noãn. Protein L1 và các gen “chuyển dạng” E6/E7 đều có thể được đưa vào trong noãn và sau đó được hoạt hóa cũng như phiên mã trong bào tương của noãn, góp phần giải thích sự suy giảm khả năng thụ tinh ở các trường hợp nhiễm HPV.9
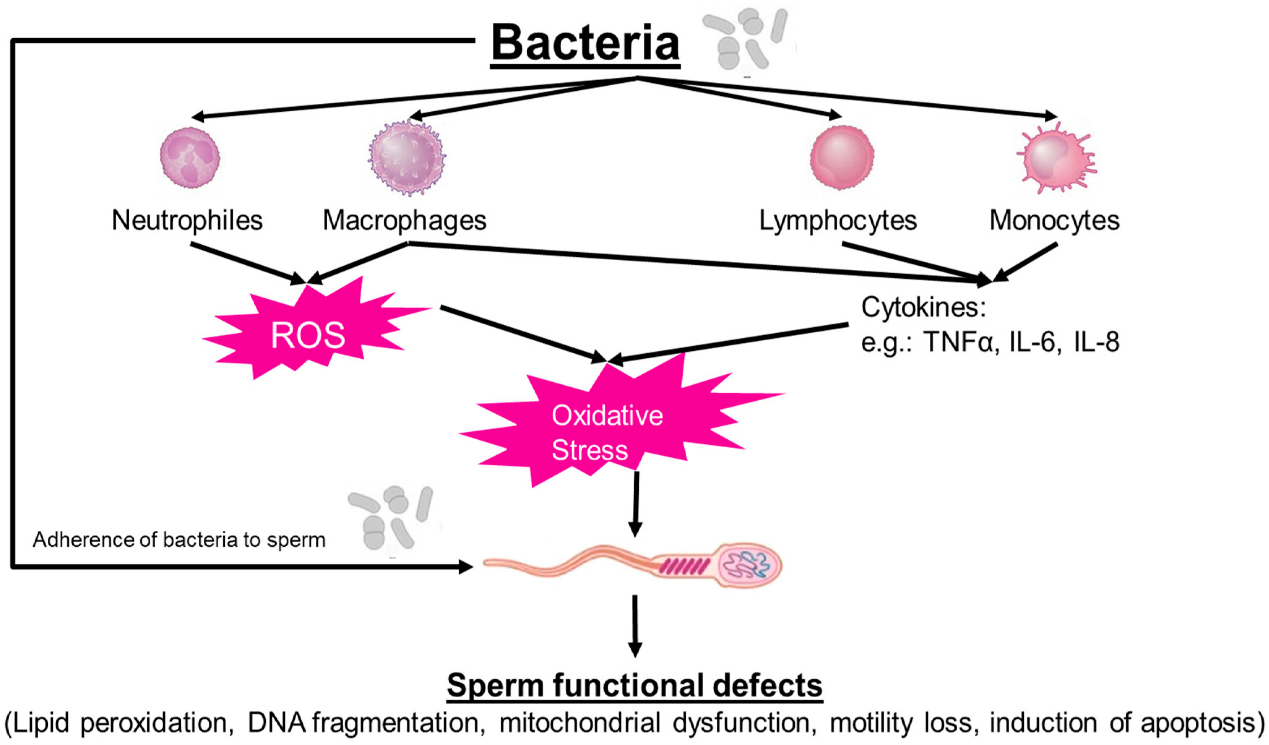
Ngoài ra, nhiễm HPV có thể kích thích đáp ứng miễn dịch, dẫn đến sự hình thành kháng thể kháng tinh trùng (Anti-sperm antibodies – ASA). Sự hiện diện của ASA làm kết dính tinh trùng, cản trở khả năng di chuyển cũng như sự xâm nhập của tinh trùng vào dịch nhầy cổ tử cung trong quá trình thụ tinh.6,11 Đồng thời, HPV còn khởi phát phản ứng viêm, tích tụ các gốc oxy hóa tự do (Reactive oxidative stress – ROS), từ đó gây tổn thương chức năng ty thể và làm thay đổi hình thái tinh trùng.6
-
- HPV ảnh hưởng đến sức khỏe sinh sản ở nữ giới
Khoảng 30% các trường hợp vô sinh nữ được xếp vào nhóm vô căn hoặc không rõ nguyên nhân.12 Đến nay, tác động trực tiếp của nhiễm HPV đối với khả năng sinh sản ở nữ giới vẫn chưa được chứng minh rõ ràng, chủ yếu do số lượng các nghiên cứu công bố về vấn đề này còn hạn chế. Tuy nhiên, một số báo cáo ghi nhận tỷ lệ cao các tổn thương tân sinh trong biểu mô cổ tử cung mức độ cao (Cervical intraepithelial neoplasia 2+ – CIN2+) ở phụ nữ vô sinh.
Ngoài việc khu trú ở cổ tử cung, HPV còn có khả năng di chuyển lên đường sinh dục trên, bao gồm nội mạc tử cung và bánh nhau, từ đó tiềm ẩn những tác động bất lợi đến khả năng sinh sản và kết cục thai kỳ.11,13 Bên cạnh đó, nhiễm HPV có thể gây rối loạn hệ vi sinh âm đạo (vaginal dysbiosis), đặc trưng bởi sự suy giảm các vi khuẩn có lợi thuộc chi Lactobacillus. Sự thay đổi này tạo điều kiện thuận lợi cho các tác nhân gây bệnh khác xâm nhập và gây viêm nhiễm đường sinh dục, làm tăng nguy cơ vô sinh.6,11
Tình trạng viêm mãn tính do nhiễm HPV cũng được cho là có thể ảnh hưởng đến chức năng tế bào hạt buồng trứng, dẫn đến suy giảm dự trữ buồng trứng, biểu hiện qua sự thay đổi nồng độ hormone anti-Müllerian (AMH).14
Ngoài các tác động lên khả năng sinh sản, HPV còn được ghi nhận có liên quan đến những biến chứng bất lợi trong thai kỳ. Virus có thể lây truyền theo chiều dọc từ mẹ sang thai nhi thông qua nước ối, bánh nhau hoặc trong quá trình sinh theo ngả âm đạo.15 Các nghiên cứu cho thấy nhiễm HPV trong thai kỳ có liên quan đến tăng nguy cơ sảy thai, sinh non, vỡ ối sớm và trẻ sơ sinh nhẹ cân.4,6,11
-
- HPV ảnh hưởng đến hiệu quả của các phương pháp hỗ trợ sinh sản
Sự hiện diện của HPV trong tinh dịch hoặc đường sinh dục nữ là yếu tố tiên lượng bất lợi đối với các kỹ thuật hỗ trợ sinh sản. Trong bơm tinh trùng vào buồng tử cung (Intrauterine insemination – IUI), nhiễm HPV liên quan đến tỷ lệ thất bại cao, đặc biệt khi chỉ số DFI vượt quá 26%, khả năng có thai lâm sàng giảm xuống mức rất thấp (1,87%).7
Ở các chu kỳ thụ tinh trong ống nghiệm IVF/ICSI, phụ nữ dương tính với HPV có tỷ lệ mang thai thấp hơn so với nhóm âm tính. HPV có thể xâm nhập vào noãn thông qua tinh trùng, sau đó được phôi sao chép, từ đó tác động đến động học phát triển phôi, làm chậm sự phát triển phôi giai đoạn sớm.7 Hiện tượng ngưng trệ phát triển phôi biểu hiện rõ nhất khi phôi tiếp xúc với DNA HPV ở giai đoạn 2 tế bào, thời điểm đặc biệt nhạy cảm của quá trình phát triển sớm. Các nghiên cứu cho thấy sự hiện diện của HPV type 16 và 18 ở giai đoạn này có thể ức chế hoàn toàn khả năng phát triển tiếp đến giai đoạn phôi nang (blastocyst). Cơ chế nền tảng của hiện tượng này liên quan đến sự mất ổn định chu kỳ tế bào do các oncoprotein E6 và E7 của HPV. Protein E6 thúc đẩy sự phân hủy p53, yếu tố then chốt bảo vệ tính toàn vẹn bộ gen, trong khi E7 bất hoạt protein retinoblastoma (pRb), dẫn đến rối loạn kiểm soát chu kỳ tế bào và phân chia phôi bất thường. Đồng thời, ở giai đoạn 2 tế bào, phôi chỉ có số lượng bản sao bộ gen tối thiểu và khả năng sửa chữa DNA còn hạn chế. Vì vậy, sự tích hợp DNA HPV vào các vị trí nhạy cảm trên nhiễm sắc thể có thể gây đứt gãy gen không hồi phục, dẫn đến ngừng phát triển phôi. Hệ quả là nhiều phôi, đặc biệt khi phơi nhiễm với HPV 16, không tiến triển đến giai đoạn phôi nang mà co rút và đi vào quá trình apoptosis, làm tăng nguy cơ thất bại làm tổ hoặc sảy thai sớm. Mặc dù cả HPV 16 và HPV 18 đều có thể gây chết phôi ở giai đoạn rất sớm, tác động của chúng khác nhau ở các giai đoạn muộn hơn: HPV 16 chủ yếu làm giảm tỷ lệ hình thành phôi nang, trong khi HPV 18 chủ yếu ức chế quá trình thoát màng (hatching), bước thiết yếu để phôi làm tổ thành công trong tử cung.16
Ngoài ra, các protein của HPV (E6, E7) làm tăng tỷ lệ chết tế bào lá nuôi (trophoblast cell), đồng thời làm suy yếu khả năng bám dính của các tế bào này vào niêm mạc tử cung, dẫn đến hiện tượng phôi không thể làm tổ hoặc bị đào thải sớm.6
- Tiếp cận phòng ngừa và quản lý virus HPV trong hỗ trợ sinh sản
Quản lý HPV trong hỗ trợ sinh sản cần kết hợp các biện pháp phòng ngừa và can thiệp kỹ thuật, nhằm tối ưu hóa hiệu quả điều trị và giảm nguy cơ cho thai nhi.4
-
- Dự phòng tiên phát
Quản lý HPV trong hỗ trợ sinh sản nên bắt đầu từ các biện pháp dự phòng nhằm giảm nguy cơ nhiễm và tồn tại kéo dài của virus. Tiêm vắc-xin HPV (Gardasil 9) được xem là một biện pháp quan trọng trong dự phòng tiên phát. Bên cạnh đó, tư vấn và duy trì hành vi tình dục an toàn cũng góp phần hạn chế lây nhiễm và tái nhiễm HPV. Trong bối cảnh hỗ trợ sinh sản, việc sàng lọc và định loại HPV cho cả hai vợ chồng trước khi tiến hành điều trị có thể được cân nhắc nhằm đánh giá nguy cơ và hỗ trợ xây dựng chiến lược quản lý phù hợp.6,11
Ngoài ra, những bằng chứng về sự hiện diện của HPV trong tinh dịch cũng gợi ý rằng việc xem xét sàng lọc HPV trong quy trình kiểm soát chất lượng tại các ngân hàng tinh trùng có thể mang ý nghĩa tiềm năng, nhằm giảm nguy cơ lây truyền virus và cải thiện kết quả điều trị hỗ trợ sinh sản.
-
- Quản lý các trường hợp nhiễm HPV
Ở các cặp đôi phát hiện nhiễm HPV, có thể cân nhắc trì hoãn điều trị hỗ trợ sinh sản trong khoảng 6 tháng để chờ đào thải virus tự nhiên, từ đó cải thiện chất lượng giao tử và khả năng làm tổ.11
Bên cạnh đó, các phương pháp xử lý tinh trùng chuyên sâu như swim-up, phân loại vi lưu (microfluidic sorting), chọn lọc bằng từ tính (Magnetic-activated cell sorting – MACS) hoặc lọc rửa qua thang nồng độ, kết hợp với enzyme (Heparinase III, Hyaluronidase), giúp làm giảm đáng kể sự hiện diện của DNA virus trong mẫu tinh dịch. Ngoài ra, bổ sung chất chống oxy hóa có thể góp phần làm giảm stress oxy hóa do HPV gây ra và hạn chế tổn thương DNA tinh trùng.6,11
Một hướng tiếp cận mới đầy tiềm năng là tiêm vắc-xin HPV cho nam giới đã nhiễm, được ghi nhận giúp tăng tỷ lệ đào thải virus trong tinh dịch, cải thiện độ di động tinh trùng, giảm nồng độ kháng thể kháng tinh trùng (ASA) và làm tăng tỷ lệ mang thai cũng như trẻ sinh sống ở các cặp đôi vô sinh liên quan đến HPV.6
Đối với phụ nữ nhiễm HPV kèm tổn thương tiền ung thư cổ tử cung, các thủ thuật như khoét chóp cổ tử cung (Conization) hoặc thủ thuật cắt bỏ tổn thương cổ tử cung bằng vòng điện (Loop electrosurgical excision procedure – LEEP) có thể được chỉ định trước khi mang thai nhằm loại bỏ các tổn thương tiền ung thư (CIN2/3). Tuy nhiên, do các can thiệp này có thể liên quan đến tăng nhẹ nguy cơ sinh non hoặc vỡ ối sớm, việc theo dõi thai kỳ chặt chẽ là cần thiết.4,11
- Kết luận
Virus HPV gây ra nhiều tác động bất lợi đến sức khỏe sinh sản ở cả nam và nữ, bao gồm suy giảm chất lượng tinh trùng, rối loạn chức năng sinh sản, biến chứng thai kỳ và giảm hiệu quả của các kỹ thuật hỗ trợ sinh sản. Mặc dù mối liên hệ giữa HPV và vấn đề vô sinh, đặc biệt ở phụ nữ, vẫn còn cần được làm sáng tỏ thêm, các bằng chứng cho thấy HPV là một yếu tố nguy cơ cần được lưu ý trong thực hành y học sinh sản. Chính vì vậy, việc sàng lọc, tiêm vắc-xin dự phòng và quản lý nhiễm HPV một cách toàn diện đóng vai trò then chốt trong tối ưu hóa kết quả điều trị vô sinh và cải thiện sức khỏe sinh sản lâu dài.
Tài liệu tham khảo
1. Burk RD, Harari A, Chen Z. Human papillomavirus genome variants. Virology. 2013;445(1-2):232-243. doi:10.1016/j.virol.2013.07.018
2. Van Gerwen OT, Muzny CA, Marrazzo JM. Sexually transmitted infections and female reproductive health. Nat Microbiol. 2022;7(8):1116-1126. doi:10.1038/s41564-022-01177-x
3. Graham SV. The human papillomavirus replication cycle, and its links to cancer progression: a comprehensive review. Clin Sci. 2017;131(17):2201-2221. doi:10.1042/CS20160786
4. Amiri B, Amiri B. The effect of human papilloma virus on women reproductive system, pregnancy outcome of mothers: a review. Nurs Care Open Access J. 2022;8(3):88-90. doi:10.15406/ncoaj.2022.08.00245
5. Wang S, Liu L, Zhang A, Song Y, Kang J, Liu X. Association between human papillomavirus infection and sperm quality: A systematic review and a meta‐analysis. Andrologia. 2021;53(5). doi:10.1111/and.14034
6. Ardekani OS, Letafati A, Dehkordi SE, et al. From infection to infertility: a review of the role of human papillomavirus-induced oxidative stress on reproductive health and infertility. Eur J Med Res. 2025;30(1):339. doi:10.1186/s40001-025-02605-4
7. Depuydt C, Donders G, Verstraete L, et al. Negative Impact of Elevated DNA Fragmentation and Human Papillomavirus (HPV) Presence in Sperm on the Outcome of Intra-Uterine Insemination (IUI). J Clin Med. 2021;10(4):717. doi:10.3390/jcm10040717
8. Cabrera M, Chan PJ, Kalugdan TH, King A. Transfection of the inner cell mass and lack of a unique DNA sequence affecting the uptake of exogenous DNA by sperm as shown by dideoxy sequencing analogues. J Assist Reprod Genet. 1997;14(2):120-124. doi:10.1007/BF02765781
9. Foresta C, Patassini C, Bertoldo A, et al. Mechanism of human papillomavirus binding to human spermatozoa and fertilizing ability of infected spermatozoa. PloS One. 2011;6(3):e15036. doi:10.1371/journal.pone.0015036
10. Lee CA, Huang CTF, King A, Chan PJ. Differential Effects of Human Papillomavirus DNA Types on p53 Tumor-Suppressor Gene Apoptosis in Sperm. Gynecol Oncol. 2002;85(3):511-516. doi:10.1006/gyno.2002.6662
11. Chenafi-Adham S, Boussetta-Charfi O, Pillet S, Bourlet T. Impact of Human Papillomavirus (HPV) on Male and Female Fertility. Pathogens. 2024;13(12):1076. doi:10.3390/pathogens13121076
12. De Geyter C, Wyns C, Calhaz-Jorge C, et al. 20 years of the European IVF-monitoring Consortium registry: what have we learned? A comparison with registries from two other regions. Hum Reprod. 2020;35(12):2832-2849. doi:10.1093/humrep/deaa250
13. AbdullGaffar B, Kamal MO, Hasoub A. The prevalence of abnormal cervical cytology in women with infertility. Diagn Cytopathol. 2010;38(11):791-794. doi:10.1002/dc.21288
14. Fakor F, Gashti NG, Fallah AH, et al. Risk of decreased ovarian reserve in women with HPV infection and cervical lesions. Health Sci Rep. 2023;6(7):e1343. doi:10.1002/hsr2.1343
15. Ambühl LMM, Baandrup U, Dybkær K, Blaakær J, Uldbjerg N, Sørensen S. Human Papillomavirus Infection as a Possible Cause of Spontaneous Abortion and Spontaneous Preterm Delivery. Infect Dis Obstet Gynecol. 2016;2016:3086036. doi:10.1155/2016/3086036
16. Henneberg AA, Patton WC, Jacobson JD, Chan PJ. Human papilloma virus DNA exposure and embryo survival is stage-specific. J Assist Reprod Genet. 2006;23(6):255-259. doi:10.1007/s10815-006-9030-8