Ths. Nguyễn Thị Thanh Tâm, BS. Nguyễn Đỗ Thị Phương Thảo
Đơn vị HTSS IVFMD FAMILY, BVĐK Gia Đình, Đà Nẵng
-
Giới thiệu
Vô sinh là tình trạng không thể thụ thai trong vòng một năm quan hệ tình dục thường xuyên và không sử dụng biện pháp tránh thai. Vô sinh ảnh hưởng từ 8% đến 12% các cặp vợ chồng trong độ tuổi sinh sản trên toàn thế giới. Trong đó, nam giới chiếm từ 20-30% các trường hợp vô sinh, nhưng lại chiếm đến 50% tổng số trường hợp vô sinh[1]. Ở nam giới, có một số nguyên nhân gây vô sinh như rối loạn nội tiết, khiếm khuyết tinh hoàn, vô căn…Trong đó, vô sinh nam có thể do nhiễm trùng đường sinh dục, chiếm khoảng 15% trường hợp[2]. Ở nữ giới, các yếu tố dẫn đến vô sinh bao gồm các tác nhân gây nhiễm trùng lây truyền qua đường tình dục có thể dẫn đến viêm vùng chậu và tắc ống dẫn trứng chiếm 20-60%[3].
Human papillomavirus (HPV) là virus gây bệnh lây truyền qua đường tình dục phổ biến nhất trên toàn thế giới, lây nhiễm cho hầu hết các cá nhân đã từng có quan hệ tình dục, liên quan đến 5% tổng số ca ung thư trên toàn cầu tại nhiều vị trí khác nhau trên cơ thể bao gồm: dương vật, hậu môn, hầu họng, cổ tử cung, âm đạo, âm hộ[4]. Tuy nhiên, hầu hết các trường hợp nhiễm HPV đều không có triệu chứng. Dữ liệu gần đây cũng cho thấy HPV là tác nhân làm thay đổi khả năng sinh sản. Nhiễm HPV có thể gây ra hai con đường khác nhau: con đường sản sinh virion gây nhiễm và con đường gây ung thư không gây nhiễm[5] và bằng chứng cho thấy con đường đầu tiên có thể liên quan đến việc thay đổi khả năng sinh sản.
Hơn 200 loại HPV khác nhau đã được xác định, các loại virus này có thể thay đổi môi trường sinh sản, điều này có thể ảnh hưởng đến các yếu tố quan trọng như chức năng tinh trùng, chất lượng noãn và sự phát triển của phôi tiền làm tổ[6].
-
Ảnh hưởng của HPV đến khả năng sinh sản ở nam và nữ giới
2.1 Khả năng sinh sản ở nam giới
Đánh giá hệ thống gần đây vào năm 2023 đã phân tích dữ liệu từ 65 nghiên cứu (gồm 44.769 nam giới trên 35 quốc gia), ước tính tỷ lệ mắc bệnh gộp toàn cầu của vấn đề nhiễm HPV sinh dục ở nam giới từ 15 tuổi trở lên. Tỷ lệ mắc bệnh gộp toàn cầu là 31% (95% KTC 27-35) đối với bất kỳ loại HPV nào và 21% (95% KTC 18-24) đối với HPV nguy cơ cao (High-Risk Human Papillomavirus - HR-HPV). HPV-16 là kiểu gen HPV phổ biến nhất (5%, 95% KTC 4-7), tiếp theo là HPV-6 (4%, 95% KTC 3-5). Phân tích đường cong tỷ lệ mắc bệnh theo độ tuổi cho thấy tỷ lệ HPV cao ở nam giới trẻ tuổi, với mức độ này tiếp tục duy trì trong toàn bộ thời kỳ trưởng thành. Đối với bất kỳ loại HPV nào, tỷ lệ mắc bệnh cao nhất thường xảy ra ở nhóm tuổi 25-29, trong khi tỷ lệ cao đáng kể vẫn tồn tại ở nhóm tuổi 15-19[7].
Nhiều nghiên cứu đã ghi nhận tỷ lệ dương tính với HPV trong tinh dịch ở nam giới vô sinh và ở nam giới thuộc các cặp vợ chồng đến khám để đánh giá khả năng sinh sản cao hơn so với nhóm đối chứng. Nam giới vô sinh nhiễm HR-HPV có tỷ lệ hình dạng và khả năng di động bình thường của tinh trùng thấp hơn đáng kể so với những nam giới không nhiễm HPV. Điều này cho thấy mối tương quan chặt chẽ giữa vấn đề nhiễm HR-HPV trong tinh dịch và tỷ lệ sống của tinh trùng bị suy giảm[8,9]. Một nghiên cứu gần đây phù hợp với hướng dẫn của WHO năm 2021 càng khẳng định thêm rằng HPV trong tinh dịch có nguy cơ cao có tương quan với việc giảm tỷ lệ di động của tinh trùng và tăng tỷ lệ phân mảnh Deoxyribonucleic Acid - DNA[10].
Các virus liên kết với bề mặt tinh trùng làm suy giảm tỷ lệ di động và khả năng xâm nhập vào noãn, trực tiếp làm ảnh hưởng đến khả năng thụ tinh. Các nghiên cứu trước đây cũng đã đề xuất một số cơ chế gây rối loạn chức năng tinh trùng do HPV. Sự can thiệp trực tiếp phát sinh từ việc liên kết DNA của HPV với đầu tinh trùng, làm gián đoạn các quá trình sinh lý quan trọng đối với khả năng di động. Đồng thời, tinh trùng nhiễm HPV có tỷ lệ phân mảnh DNA cao hơn và sản xuất kháng thể kháng tinh trùng tăng lên, làm suy giảm khả năng thụ tinh thông qua các cơ chế di truyền và miễn dịch. Tổn thương qua trung gian thụ thể xảy ra khi HPV gắn vào syndecan-1, một protein thụ thể nằm tại vùng xích đạo của đầu tinh trùng, từ đó kích hoạt các cơ chế gây tổn thương DNA và làm suy giảm khả năng di động của tinh trùng[9]. Hơn nữa, sự liên kết của protein vỏ capsid HPV L1 với syndecan-1 ức chế chức năng của aquaporin-8, từ đó làm tăng tính nhạy cảm của tinh trùng với stress oxy hóa và dẫn đến gia tăng đáng kể tỷ lệ phân mảnh DNA, qua đó hình thành một vòng bệnh lý của sự suy thoái tế bào[11]. Tổng hợp các cơ chế này cho thấy HPV gây tác động đa chiều và bất lợi đối với khả năng sinh sản ở nam giới.
-
-
Cơ chế HPV ảnh hưởng đến khả năng sinh sản nam giới
-
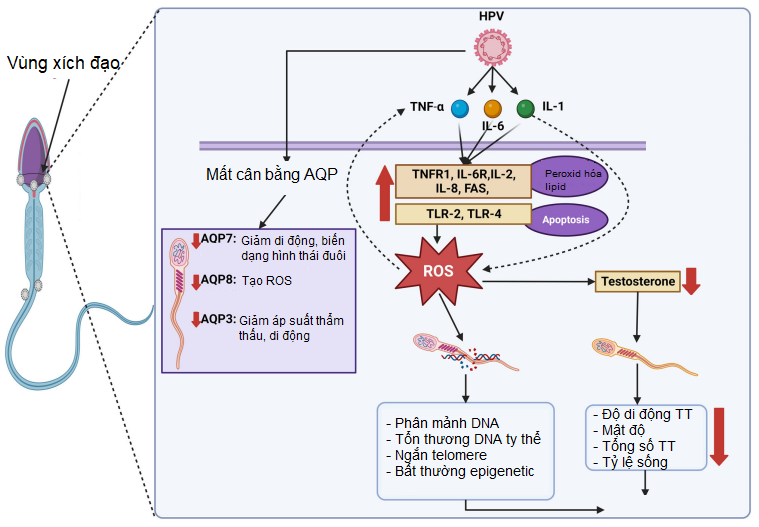
Cơ chế tác động của HPV lên pH tinh dịch, chất lượng tinh trùng… hiện vẫn đang được tiếp tục nghiên cứu. Nhiều bằng chứng cho thấy HPV có khả năng bám lên tinh trùng, chủ yếu tại vùng chuyển tiếp giữa đầu và cổ tinh trùng, từ đó khởi phát phản ứng viêm. Sự hiện diện của HPV kích thích phóng thích các cytokine tiền viêm như TNF-α, IL-1 và IL-6, dẫn đến hoạt hóa các thụ thể viêm và làm gia tăng stress oxy hóa thông qua các gốc oxy hóa tự do (Reactive Oxygen Species – ROS).
|
Vô sinh nam |
|
|
|
|
|
|
Hình 1: Cơ chế ảnh hưởng của HPV lên tinh trùng[12].
ROS gây tổn thương tinh trùng thông qua nhiều cơ chế, bao gồm peroxid hóa lipid màng tinh trùng, kích hoạt quá trình apoptosis và gây tổn thương DNA. Bên cạnh đó, HPV còn làm rối loạn chức năng các kênh aquaporin (AQP) bao gồm AQP3, AQP7 và APO8, dẫn đến giảm khả năng di động, biến đổi hình thái đuôi tinh trùng, giảm khả năng điều hòa áp suất thẩm thấu và làm tăng thêm stress oxy hóa. Ngoài ra, ROS còn gây tổn thương DNA tinh trùng với các biểu hiện như tăng mức độ phân mảnh DNA, tổn thương DNA ty thể, rút ngắn telomere, gây bất thường biểu sinh… Các gốc oxy hóa tự do và phản ứng viêm còn làm giảm nồng độ testosterone, từ đó ảnh hưởng đến quá trình sinh tinh và dẫn đến suy giảm các thông số tinh dịch đồ như mật độ, độ di động và khả năng sống của tinh trùng[12].
-
-
Khả năng sinh sản ở nữ giới
-
Hiện nay, tác động trực tiếp của HPV đối với khả năng sinh sản của nữ giới vẫn chưa được chứng minh rõ ràng. Tuy nhiên, một số nghiên cứu đã ghi nhận tỷ lệ tổn thương biểu mô cổ tử cung mức độ cao ở phụ nữ vô sinh, qua đó cho thấy HPV có thể là một yếu tố nguy cơ tiềm ẩn liên quan đến vô sinh[13].
Khi tập trung phân tích các kiểu gen HR-HPV, các kết quả nghiên cứu vẫn còn nhiều tranh cãi về mối liên quan với vô sinh nữ. Mặc dù vậy, một phân tích tổng hợp bao gồm 11 nghiên cứu so sánh tỷ lệ nhiễm HPV giữa phụ nữ vô sinh và phụ nữ nói chung cho thấy nhiễm HR-HPV có mối tương quan đáng kể với tình trạng vô sinh ở nữ giới. Tuy nhiên, HR-HPV được xem là yếu tố nguy cơ tiềm ẩn hơn là nguyên nhân độc lập gây vô sinh, và có thể góp phần vào vô sinh thứ phát khi kết hợp với các tác nhân gây bệnh lây truyền qua đường tình dục khác.
Do đó, việc sàng lọc và điều trị HPV ở cổ tử cung được khuyến cáo đối với phụ nữ gặp vấn đề về khả năng sinh sản[14].
-
-
Cơ chế HPV ảnh hưởng đến khả năng sinh sản nữ giới
-
Việc làm rõ mối tương quan giữa HPV và vô sinh ở nữ giới gặp nhiều khó khăn do sự hiện diện của các yếu tố gây nhiễu có thể ảnh hưởng đến kết quả sinh sản. Vô sinh liên quan đến HPV ở phụ nữ được cho là có liên đến các cơ chế gây stress oxy hóa. Mặc dù mối liên hệ giữa HPV và vô sinh vẫn đang trong quá trình được nghiên cứu, các bằng chứng hiện có cho thấy HPV có thể góp phần vào tình trạng vô sinh thông qua nhiều cơ chế sinh học khác nhau
-
-
-
Ảnh hưởng đến hệ vi sinh vật âm đạo
-
-
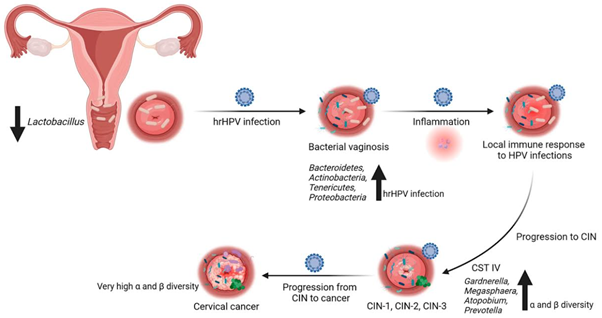
Về mặt cơ chế, các nghiên cứu cho thấy trong các tế bào dương tính với HPV, protein E7 đóng vai trò quan trọng trong cơ chế tránh miễn dịch. Cụ thể, E7 làm suy giảm biểu hiện các peptide tiền viêm thông qua thúc đẩy sự phân hủy NEMO - một thành phần then chốt của con đường tín hiệu NF-κB, đồng thời cô lập protein p56 trong bào tương, từ đó ngăn chặn các đáp ứng miễn dịch hiệu quả[15]. Bên cạnh đó, E7 còn làm giảm biểu hiện E-cadherin, dẫn đến ức chế các peptide bảo vệ vật chủ quan trọng.
Các peptide bảo vệ này có vai trò thiết yếu trong việc duy trì cân bằng hệ vi sinh vật âm đạo, do chúng cung cấp nguồn acid amin cho các loài Lactobacillus - nhóm vi khuẩn chiếm ưu thế và chịu trách nhiệm duy trì môi trường âm đạo khỏe mạnh. Nhiễm HPV có thể gây rối loạn hệ vi sinh vật âm đạo, từ đó ảnh hưởng bất lợi đến dự trữ buồng trứng thông qua việc làm suy giảm chức năng tế bào hạt, dẫn đến giảm nồng độ Anti-mullerian Hormone (AMH). Ngoài ra, HPV còn thúc đẩy quá trình apoptosis ở tế bào sinh dưỡng, cản trở sự bám dính của chúng vào nội mạc tử cung, qua đó làm tăng nguy cơ sẩy thai[16].
-
-
-
Ảnh hưởng dự trữ buồng trứng
-
-
Một số nghiên cứu cho thấy HPV có thể ảnh hưởng đến dự trữ buồng trứng, nhiều khả năng thông qua cơ chế viêm mãn tính. Trong một nghiên cứu trên 219 phụ nữ trong độ tuổi sinh sản với các biểu hiện lâm sàng khác nhau, nhiễm HR-HPV được ghi nhận có liên quan đến sự suy giảm dự trữ buồng trứng, qua đó có thể ảnh hưởng bất lợi đến khả năng sinh sản. Cơ chế được đề xuất là tình trạng viêm do nhiễm HPV gây suy giảm chức năng của tế bào hạt, dẫn đến giảm nồng độ hormone AMH trong huyết thanh[17].
-
-
-
Ảnh hưởng đến khả năng sống của nguyên bào nuôi và sự bám dính vào nội mạc tử cung
-
-
HPV có thể thúc đẩy quá trình apoptosis trong các nguyên bào nuôi, đồng thời cản trở sự bám dính và làm tổ của chúng vào nội mạc tử cung, từ đó làm tăng nguy cơ sẩy thai. Bên cạnh đó, các protein gây ung thư của HPV làm suy giảm khả năng bám dính của tế bào nuôi phôi với nội mạc tử cung, qua đó tiếp tục ức chế quá trình làm tổ. Phân tích DNA HPV trong các sản phẩm thụ thai thu từ các trường hợp mang thai tự nhiên và chấm dứt thai kỳ trong ba tháng đầu cho thấy tỷ lệ HPV cao hơn ở các sản phẩm thụ thai bị sẩy thai tự nhiên[18].
Tuy nhiên, một số nghiên cứu khác lại cho thấy nhiễm HPV tại cổ tử cung không liên quan đến sẩy thai tự nhiên, và tỷ lệ nhiễm HPV không tăng lên ở các trường hợp này. Do đó, mối liên hệ giữa HPV và nguy cơ sẩy thai vẫn còn chưa thống nhất. Việc xác nhận các kết quả này đòi hỏi các nghiên cứu quy mô lớn hơn, tuy nhiên các nghiên cứ như vậy hiện còn gặp nhiều hạn chế về mặt đạo đức khi tiến hành trên đối tượng người[16].
-
Tác động của HPV trong hỗ trợ sinh sản
Công nghệ hỗ trợ sinh sản (Assisted Reproductive Technology – ART) ngày càng phát triển nhằm hỗ trợ quá trình thụ thai thông qua việc xử lý noãn và tinh trùng ngoài cơ thể. Trong bối cảnh đó, nhiễm HPV được xem là yếu tố có thể tác động bất lợi đến kết quả mang thai, làm giảm tỷ lệ thành công của ART và làm tăng nguy cơ sẩy thai. HPV được cho là gây gián đoạn nhiều quá trình then chốt trong ART, bao gồm phản ứng cực đầu, sự tương tác giữa noãn và tinh trùng cũng như sự hợp nhất giữa hai giao tử.
Nhiều nghiên cứu đã ghi nhận tác động tiêu cực của HPV đối với kết quả điều trị hỗ trợ sinh sản. Một số chiến lược can thiệp đã được đề xuất, trong đó tiêm phòng HPV được cho là có thể cải thiện khả năng di động của tinh trùng ở nam giới nhiễm HPV và làm tăng đáng kể tỷ lệ mang thai[19]. Bên cạnh đó, việc áp dụng các kỹ thuật rửa tinh trùng cũng được xem là một cách tiếp cận tiềm năng nhằm cải thiện kết quả ART. Cụ thể, enzyme hyaluronidase có khả năng phá vỡ sự gắn kết giữa HPV và các thành phần glycosaminoglycan dạng syndecan trên bề mặt tinh trùng, qua đó góp phần làm tăng tỷ lệ mang thai khi thực hiện ART[20].
-
Kết luận
HPV có thể ảnh hưởng bất lợi đến khả năng sinh sản ở cả nam và nữ thông qua nhiều cơ chế, bao gồm phản ứng viêm, stress oxy hóa, rối loạn chức năng giao tử và ảnh hưởng đến quá trình làm tổ. Ở nam giới, nhiễm HPV liên quan đến suy giảm chất lượng tinh trùng và tổn thương DNA. Trong khi ở nữ giới, HPV được xem là yếu tố nguy cơ tiềm ẩn liên quan đến rối loạn miễn dịch, suy giảm dự trữ buồng trứng... Trong hỗ trợ sinh sản, sự hiện diện của HPV có thể làm giảm hiệu quả ART và tăng nguy cơ sẩy thai. Do đó, sàng lọc và quản lý nhiễm HPV trước điều trị hỗ trợ sinh sản có thể góp phần cải thiện kết quả lâm sàng, tuy nhiên cần thêm các nghiên cứu quy mô lớn để xác định rõ vai trò và giá trị của HPV trong lĩnh vực này.
Tài liệu tham khảo
1. Vander Borght, M., & Wyns, C. (2018). Fertility and infertility: Definition and epidemiology. Clinical Biochemistry, 62, 2–10. https://doi.org/10.1016/j.clinbiochem.2018.03.012
2. Rivero, M.-J., Kulkarni, N., Thirumavalavan, N., & Ramasamy, R. (2023). Evaluation and Management of Male Genital Tract Infections in the Setting of Male Infertility: An Updated Review. Current opinion in urology, 33(3), 180–186. https://doi.org/10.1097/MOU.0000000000001081
3. Pellati, D., Mylonakis, I., Bertoloni, G., Fiore, C., Andrisani, A., Ambrosini, G., & Armanini, D. (2008). Genital tract infections and infertility. European Journal of Obstetrics, Gynecology, and Reproductive Biology, 140(1), 3–11. https://doi.org/10.1016/j.ejogrb.2008.03.009
4. Egawa, N. (2023). Papillomaviruses and cancer: Commonalities and differences in HPV carcinogenesis at different sites of the body. International Journal of Clinical Oncology, 28(8), 956–964. https://doi.org/10.1007/s10147-023-02340-y
5. Depuydt, C. E., Criel, A. M., Benoy, I. H., Arbyn, M., Vereecken, A. J., & Bogers, J. J. (2012). Changes in type-specific human papillomavirus load predict progression to cervical cancer. Journal of Cellular and Molecular MediKTCne, 16(12), 3096–3104. https://doi.org/10.1111/j.1582-4934.2012.01631.x
6. Tramontano, L., Sciorio, R., Bellaminutti, S., Esteves, S. C., & Petignat, P. (2023). Exploring the potential impact of human papillomavirus on infertility and assisted reproductive technology outcomes. Reproductive Biology, 23(2), 100753. https://doi.org/10.1016/j.repbio.2023.100753
7. Sun, X., Lan, Y., & Wang, N. (2025). Human papillomavirus infection in males: Implications for fertility, assisted reproductive outcomes, and vaccination strategies. Virology Journal, 22, 209. https://doi.org/10.1186/s12985-025-02833-4
8. Ma, D.-M., Sun, M.-X., Li, X.-Y., Li, S., Nie, X.-J., Jin, D.-H., & Chen, L.-M. (2019). Distribution of high-risk human papillomavirus genotypes in male attendees at a clinic for sexually transmitted infections in Northern China. European Review for Medical and Pharmacological Sciences, 23(22), 9714–9720. https://doi.org/10.26355/eurrev_201911_19533
9. Boeri, L., Capogrosso, P., Ventimiglia, E., Pederzoli, F., Cazzaniga, W., Chierigo, F., Pozzi, E., Clementi, M., Viganò, P., Montanari, E., Montorsi, F., & Salonia, A. (2019). High-risk human papillomavirus in semen is associated with poor sperm progressive motility and a high sperm DNA fragmentation index in infertile men. Human Reproduction, 34(2), 209–217. https://doi.org/10.1093/humrep/dey348
10. Notari, T., Buttà, M., Serra, N., Sucato, A., Rizzo, G., Capra, G., & Bosco, L. (2024). Human papillomavirus and male infertility correlation analysis following World Health Organization 2021 guidelines. Scientific Reports, 14(1), 27422. https://doi.org/10.1038/s41598-024-79047-1
11. Depuydt, C., Donders, G., Verstraete, L., Beert, J., Salembier, G., Bosmans, E., Dhont, N., Kerkhofs, C., & Ombelet, W. (2021). Negative Impact of Elevated DNA Fragmentation and Human Papillomavirus (HPV) Presence in Sperm on the Outcome of Intra-Uterine Insemination (IUI). Journal of Clinical Medicine, 10(4), 717. https://doi.org/10.3390/jcm10040717
12. Das, S., Doss C, G. P., Fletcher, J., Kannangai, R., Abraham, P., & Ramanathan, G. (2023). The impact of human papilloma virus on human reproductive health and the effect on male infertility: An updated review. Journal of Medical Virology, 95(4), e28697. https://doi.org/10.1002/jmv.28697
13. AbdullGaffar, B., Kamal, M. O., & Hasoub, A. (2010). The prevalence of abnormal cervical cytology in women with infertility. Diagnostic Cytopathology, 38(11), 791–794. https://doi.org/10.1002/dc.21288
14. Yuan, S., Qiu, Y., Xu, Y., & Wang, H. (2020). Human papillomavirus infection and female infertility: A systematic review and meta-analysis. Reproductive BioMedicine Online, 40(2), 229–237. https://doi.org/10.1016/j.rbmo.2019.10.019
15. Lebeau, A., Bruyere, D., Roncarati, P., Peixoto, P., Hervouet, E., Cobraiville, G., Taminiau, B., Masson, M., Gallego, C., Mazzucchelli, G., Smargiasso, N., Fleron, M., Baiwir, D., Hendrick, E., Pilard, C., Lerho, T., Reynders, C., Ancion, M., Greimers, R., … Herfs, M. (2022). HPV infection alters vaginal microbiome through down-regulating host mucosal innate peptides used by Lactobacilli as amino acid sources. Nature Communications, 13(1), 1076. https://doi.org/10.1038/s41467-022-28724-8
16. Ardekani, O. S., Letafati, A., Dehkordi, S. E., Farahani, A. V., Bahari, M., Mahdavi, B., Ariamand, N., Taghvaei, M., Kohkalani, M., Pirkooh, A. A., Jazayeri, S. M., & Saso, L. (2025). From infection to infertility: A review of the role of human papillomavirus-induced oxidative stress on reproductive health and infertility. European Journal of Medical Research, 30(1), 339. https://doi.org/10.1186/s40001-025-02605-4
17. Fakor, F., Gashti, N. G., Fallah, A. H., Kabodmehri, R., Rafiei Sorouri, Z., Hasanzadi, A., & Pourhabibi, Z. (2023). Risk of decreased ovarian reserve in women with HPV infection and cervical lesions. Health Science Reports, 6(7), e1343. https://doi.org/10.1002/hsr2.1343
18. Hermonat, P. L., Han, L., Wendel, P. J., Quirk, J. G., Stern, S., Lowery, C. L., & Rechtin, T. M. (1997). Human papillomavirus is more prevalent in first trimester spontaneously aborted products of conception compared to elective specimens. Virus Genes, 14(1), 13–17. https://doi.org/10.1023/a:1007975005433
19. Garolla, A., De Toni, L., BottaKTCn, A., Valente, U., De Rocco Ponce, M., Di Nisio, A., & Foresta, C. (2018). Human Papillomavirus Prophylactic Vaccination improves reproductive outcome in infertile patients with HPV semen infection: A retrospective study. Scientific Reports, 8(1), 912. https://doi.org/10.1038/s41598-018-19369-z
20. Garolla, A., Graziani, A., Grande, G., Ortolani, C., & Ferlin, A. (2024). HPV-related diseases in male patients: An underestimated conundrum. Journal of Endocrinological Investigation, 47(2), 261–274. https://doi.org/10.1007/s40618-023-02192-3